Первому добровольцу ввели донорские клетки, которые впоследствии вырастут в новую мини-печень. Если клинические испытания пройдут успешно, такой метод терапии станет революционным и поможет лечить людей с тяжелыми заболеваниями печени. В планах — аналогичным образом выращивать почки и поджелудочную железу.

Американская биотехнологическая компания LyGenesis, штаб-квартира которой расположена в городе Питтсбург штата Пенсильвания, начала клинические испытания своей клеточной терапии: 25 марта первому пациенту с острой печеночной недостаточностью ввели донорские клетки в лимфатический узел в верхней части живота, чтобы вырастить новую «мини-печень». Пресс-релиз опубликован на сайте журнала Nature.
Печень — железа, расположенная в верхней правой части брюшной полости, над желудком, правой почкой и кишечником. Этот орган выполняет свыше 500 жизненно важных функций: к примеру, вырабатывает желчь, которая помогает выводить ненужные вещества и расщеплять жиры в тонкой кишке; синтезирует большую часть холестерина и белки плазмы крови; регулирует уровни аминокислот в крови и ее свертываемость; участвует в обработке и хранении железа (важно для обеспечения гемоглобина); играет роль «химической лаборатории организма», очищая кровь от лекарств и бактерий.
Помимо этого, печень с древних времен (вспомним миф о Прометее) известна своей уникальной способностью к регенерации, то есть она может восстановиться после частичного хирургического удаления либо химического повреждения путем замещения утраченных тканей. Если человеческая печень повреждена слишком сильно, например из-за алкоголизма, гепатита B или воздействия токсичных веществ, ее структура нарушается за счет разрастания соединительной ткани — это называется циррозом печени. В таких случаях, особенно если заболевание диагностировали на поздних стадиях, лучшим вариантом остается пересадка печени.
Однако в мире не хватает органов для трансплантации. В тех же США 10 процентов людей, ожидающих операции, умрут до того, как им пересадят печень. Кроме того, столь рискованная процедура не всегда подходит больным, которые очень плохо себя чувствуют и столкнулись с такими последствиями цирроза, как плохая свертываемость крови.
Возможным, менее инвазивным, выходом может стать новый метод лечения, разработанный компанией LyGenesis. Ее цель — спасать людей с тяжелыми заболеваниями печени, которым нельзя проводить пересадку, благодаря новым миниатюрным органам, выращенным в лимфоузлах из донорских клеток.
Плюс терапии также в том, что с помощью всего одной печени можно будет вылечить примерно 75 человек. В том числе планируют использовать непригодные органы — например, когда мозг донора умер, его печень нельзя пересаживать другому пациенту, но клетки еще можно взять.
Ранее этот подход протестировали на мышах и свиньях, теперь настало время клинических испытаний с участием людей. Исполнительный директор LyGenesis Майкл Хаффорд сообщил, что первого добровольца уже выписали из клиники. Он принимает иммунодепрессанты — препараты для снижения иммунного ответа, — чтобы организм не отторг донорские клетки, и остается под контролем медиков. В течение нескольких месяцев донорские клетки будут размножаться, «захватывая» лимфатический узел, в итоге сформируют структуру, которая сможет взять на себя функции печени.
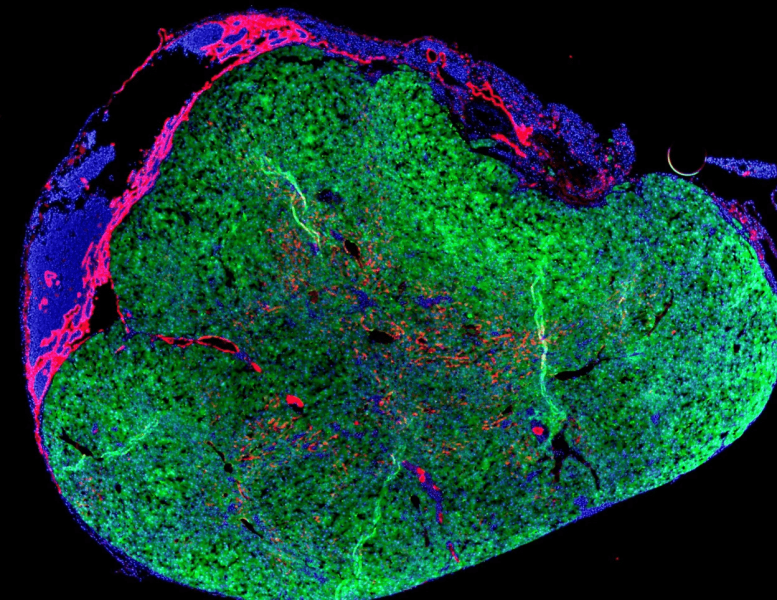
Опыты на грызунах с генетическим заболеванием печени более 10 лет назад подтвердили, что большая часть клеток, введенных в лимфатический узел, останется в нем. Некоторые «мигрируют» в печень, если там сохранилось достаточно здоровой ткани, и помогут органу регенерировать. При таком раскладе «мини-печень» в лимфатическом узле сократится, чтобы поддерживать врожденный баланс общего количества ткани печени, рассказали исследователи.
«Со временем лимфатический узел исчезнет, останется миниатюрная печень с высокой степенью васкуляризации (формирование новых кровеносных сосудов внутри ткани. — Прим. ред.). Она будет поддерживать функцию „настоящей“ печени, помогая фильтровать кровь. Это именно то, чего мы сейчас пытаемся добиться в человеческом организме», — уточнил Хаффорд.





